Главное в статье
1. Основная причина развития окклюзий вен сетчатки - тромбоз
2. Макулярный отек — наиболее частая причина нарушения зрения при ОВС
3. Пациентов с недавним легким нарушением зрения из-за МО наблюдают в течение первых трех месяцев
4. Если нет ответа после шести инъекций анти-VEGF, терапию прекращают
Эксперты Королевского колледжа офтальмологов пересмотрели данные об эффективности консервативных методов лечения окклюзии вен сетчатки. Теперь главные препараты выбора для лечения ОВЦВС — ранибизумаб, афлиберцепт и бевацизумаб. В статье — новые алгоритмы диагностики и лечения патологии.
Почему возникает окклюзия вен сетчатки
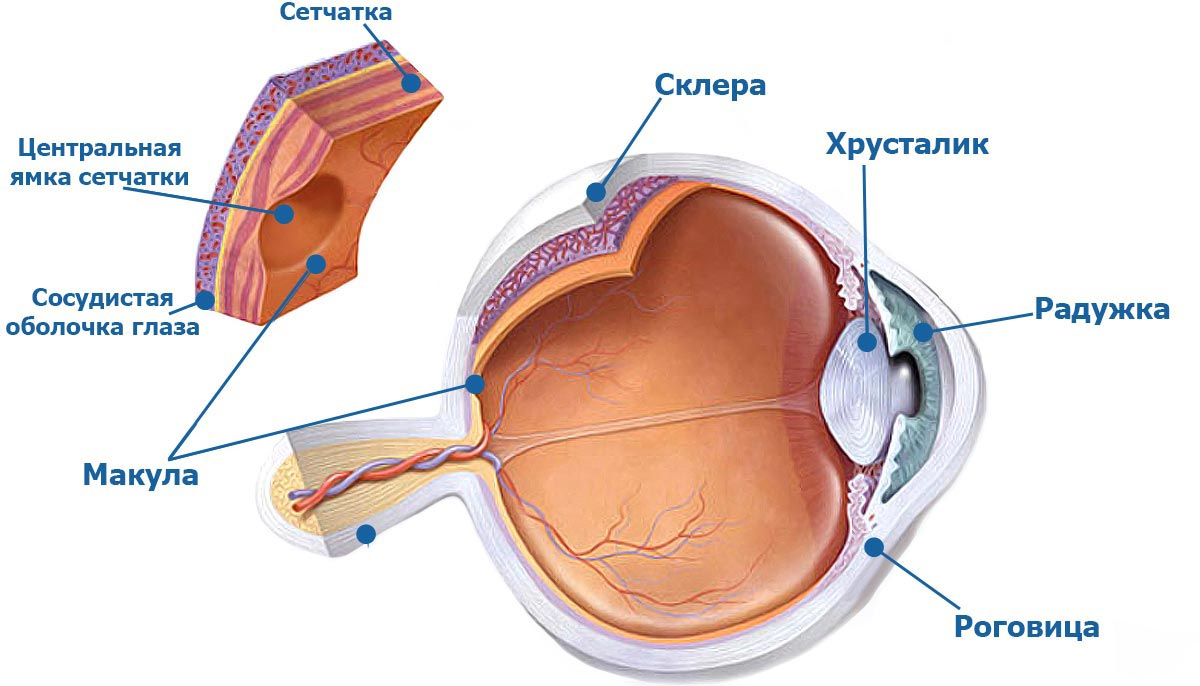
Окклюзия вен сетчатки, или ретинальная венозная окклюзия (РВО), возникает при нарушении оттока крови от нее. Это происходит в основном из-за тромбоза. РВО чаще развивается у пожилых людей. Может вызвать как минимальное, так и значительное нарушение зрения, с выраженным необратимым повреждением сетчатки. Частое осложнение — макулярный отек и рост новообразованных сосудов.
Окклюзия центральной вены сетчатки (ОЦВС) развивается из-за тромбоза центральной вены сетчатки в месте ее прохождения через решетчатую пластинку. Признаки — отек диска зрительного нерва; расширение и извитость всех вен сетчатки; глубокие и поверхностные кровоизлияния в сетчатку; ватные экссудаты; отек сетчатки; капиллярная неперфузия в четырех квадрантах сетчатки. У некоторых пациентов с ОЦВС происходит уменьшение макулярного отека (МО) и улучшение остроты зрения, но со временем оно обычно ухудшается.
Окклюзия ветви центральной вены сетчатки (ОВЦВС) развивается из-за венозного тромбоза в месте артериовенозного перекреста, где артерия и вена имеют общую сосудистую оболочку. Ишемия ограничивается частью глазного дна, которую дренирует пораженная вена. Окклюзия гемиретинальной вены затрагивает либо верхнее, либо нижнее полушарие сетчатки. Осложнения РВО: кистозный макулярный отек и ишемия сетчатки, которая приводит к неоваскуляризации радужной оболочки, угла передней камеры (УПК) или сетчатки.
Окклюзия центральной вены сетчатки (ОЦВС) развивается из-за тромбоза центральной вены сетчатки в месте ее прохождения через решетчатую пластинку. Признаки — отек диска зрительного нерва; расширение и извитость всех вен сетчатки; глубокие и поверхностные кровоизлияния в сетчатку; ватные экссудаты; отек сетчатки; капиллярная неперфузия в четырех квадрантах сетчатки. У некоторых пациентов с ОЦВС происходит уменьшение макулярного отека (МО) и улучшение остроты зрения, но со временем оно обычно ухудшается.
Окклюзия ветви центральной вены сетчатки (ОВЦВС) развивается из-за венозного тромбоза в месте артериовенозного перекреста, где артерия и вена имеют общую сосудистую оболочку. Ишемия ограничивается частью глазного дна, которую дренирует пораженная вена. Окклюзия гемиретинальной вены затрагивает либо верхнее, либо нижнее полушарие сетчатки. Осложнения РВО: кистозный макулярный отек и ишемия сетчатки, которая приводит к неоваскуляризации радужной оболочки, угла передней камеры (УПК) или сетчатки.
Внимание
ОЦВС и ОВЦВС разделяют на ишемический и неишемический типы в зависимости от площади капиллярной неперфузии. При неишемическом типе на флуоресцентной ангиографии глаза (ФАГ) выявляют неперфузируемые зоны сетчатки суммарной площадью менее 10 диаметров диска зрительного нерва (ДЗН).
Около 30% исходно неишемической РВО переходят в ишемическую
Как диагностировать окклюзию вен сетчатки
Для диагностики сопутствующих состояний проводят: сбор анамнеза, измерение АД, ОАК с СОЭ и исследование уровня глюкозы в сыворотке крови.
Широкопольная флуоресцентная ангиография обеспечивает качественное изображение без искажений, высокую контрастность и однородное освещение всей периферии
Визуализация сетчатки при ОВС. Для диагностики, мониторинга и оценки ответа на лечение у пациентов с макулярным отеком, который развился на фоне ОВС, используют оптическую когерентную томографию (ОКТ). Для оценки перфузии сетчатки и дифференциальной диагностики используют флуоресцентную ангиографию (ФАГ) и оптическую когерентную томографию с функцией ангиографии (ангио-ОКТ)
При РВО на ОКТ визуализируют — интраретинальную и субретинальную жидкость, изменение средней толщины центрального субполя. Увеличение дезорганизации внутренних слоев сетчатки и нарушение эллипсоидной зоны коррелируют с ухудшением зрения после терапии анти-VEGF. С помощью ФАГ оценивают характеристики микроциркуляции глаза, которые нельзя увидеть при ангио-ОКТ. При ОЦВС выявляют снижение артериовенозного транзита и позднее окрашивание вен.
При РВО на ОКТ визуализируют — интраретинальную и субретинальную жидкость, изменение средней толщины центрального субполя. Увеличение дезорганизации внутренних слоев сетчатки и нарушение эллипсоидной зоны коррелируют с ухудшением зрения после терапии анти-VEGF. С помощью ФАГ оценивают характеристики микроциркуляции глаза, которые нельзя увидеть при ангио-ОКТ. При ОЦВС выявляют снижение артериовенозного транзита и позднее окрашивание вен.
Как лечить ОЦВС
Терапия РВО состоит из коррекции факторов риска под контролем врачей смежных специальностей и офтальмологического лечения.
Лечение макулярного отека при ОЦВС. Макулярный отек (МО) — наиболее частая причина нарушения зрения при ОВС. Для лечения МО при окклюзии центральной вены сетчатки используют анти-VEGF терапию и интравитреальные стероиды. Анти-VEGF терапия может маскировать развитие неоваскуляризации, поэтому в течение первого года после ее прекращения контроль неоваскуляризации проводят каждые 1–2 месяца.
Ишемическую ОЦВС с остротой зрения 0,1 или ниже и значительном МО лечат анти-VEGF препаратами. Если отек проходит, а острота зрения после пробной анти-VEGF терапии не увеличивается, лечение прекращают после трех инъекций. При анти-VEGF терапии используют три препарата: ранибизумаб, афлиберцепт, бевацизумаб.
Доза ранибизумаба для взрослых 0,5 мг/0,05 мл, доза афлиберцепта 2 мг/0,05 мл — в виде однократной интравитреальной инъекции. Интервал между двумя инъекциями не менее четырех недель. Лечение начинают с ежемесячных инъекций до тех пор, пока не достигнут максимальной остроты зрения или не исчезнут признаки активности заболевания.
Если один препарат анти-VEGF неэффективен, осуществляют переход на дексаметазон. Такая тактика может способствовать разрешению МО благодаря различному механизму действия этих веществ.
Схемы лечения и прогнозы эффективности терапии анти-VEGF. Количество инъекций, которое необходимо для начала лечения, до конца не выяснили: лучшие результаты наблюдали в испытаниях с шестью ежемесячными инъекциями по сравнению с испытаниями, где использовали четыре ежемесячные инъекции. После трех загрузочных инъекций оценивают остроту зрения и делают выводы о целесообразности дальнейшего лечения анти-VEGF. Если нет ответа после шести инъекций, терапию прекращают.
Если после нагрузочной дозы зрение улучшается, лечение продолжают по одной из схем: фиксированные ежемесячные инъекции, PRN («по потребности»), терапия и продление. После фазы загрузки эти три схемы показывают схожие результаты. В режиме PRN пациентов наблюдают с интервалом 4–8 недель. У пациентов с более короткой продолжительностью МО эффективность анти-VEGF-терапии выше.
Интравитреальные стероиды. Для лечения МО у взрослых используют 0,7 мг дексаметазона. Ранняя терапия предполагает более благоприятный прогноз по зрению. Офтальмологический осмотр проводят не реже одного раза в месяц и затем не реже одного раза в три месяца до стабилизации процесса. Это делают для обеспечения своевременной терапии в случае развития инфекции или повышения ВГД.
Ишемическую ОЦВС с остротой зрения 0,1 или ниже и значительном МО лечат анти-VEGF препаратами. Если отек проходит, а острота зрения после пробной анти-VEGF терапии не увеличивается, лечение прекращают после трех инъекций. При анти-VEGF терапии используют три препарата: ранибизумаб, афлиберцепт, бевацизумаб.
Доза ранибизумаба для взрослых 0,5 мг/0,05 мл, доза афлиберцепта 2 мг/0,05 мл — в виде однократной интравитреальной инъекции. Интервал между двумя инъекциями не менее четырех недель. Лечение начинают с ежемесячных инъекций до тех пор, пока не достигнут максимальной остроты зрения или не исчезнут признаки активности заболевания.
Если один препарат анти-VEGF неэффективен, осуществляют переход на дексаметазон. Такая тактика может способствовать разрешению МО благодаря различному механизму действия этих веществ.
Схемы лечения и прогнозы эффективности терапии анти-VEGF. Количество инъекций, которое необходимо для начала лечения, до конца не выяснили: лучшие результаты наблюдали в испытаниях с шестью ежемесячными инъекциями по сравнению с испытаниями, где использовали четыре ежемесячные инъекции. После трех загрузочных инъекций оценивают остроту зрения и делают выводы о целесообразности дальнейшего лечения анти-VEGF. Если нет ответа после шести инъекций, терапию прекращают.
Если после нагрузочной дозы зрение улучшается, лечение продолжают по одной из схем: фиксированные ежемесячные инъекции, PRN («по потребности»), терапия и продление. После фазы загрузки эти три схемы показывают схожие результаты. В режиме PRN пациентов наблюдают с интервалом 4–8 недель. У пациентов с более короткой продолжительностью МО эффективность анти-VEGF-терапии выше.
Интравитреальные стероиды. Для лечения МО у взрослых используют 0,7 мг дексаметазона. Ранняя терапия предполагает более благоприятный прогноз по зрению. Офтальмологический осмотр проводят не реже одного раза в месяц и затем не реже одного раза в три месяца до стабилизации процесса. Это делают для обеспечения своевременной терапии в случае развития инфекции или повышения ВГД.
Неоваскуляризация обычно появляется не ранее, чем через шесть месяцев после окклюзии
Лечение неоваскуляризации при ОЦВС. У пациентов с ишемической ОЦВС есть риск развития неоваскулярной глаукомы. Риск неоваскуляризации радужной оболочки выше, если площадь ишемии сетчатки составляет > 10 диаметров диска по ФАГ. Для выявления новых сосудов радужки и УПК ежемесячно проводят контроль ишемической ОЦВС. Основной метод лечения новообразованных сосудов переднего и заднего сегмента глаза — панретинальная лазерная коагуляция сетчатки (ПРЛКС).
Если происходит неоваскуляризация радужной оболочки или угла с открытым УПК, назначают срочную анти-VEGF-терапию с ПРЛКС. Лазерную коагуляцию в таком случае проводят в тот же день перед анти-VEGF или в течение двух недель после. При сохранении неоваскуляризации такую схему лечения можно повторить. Если происходит неоваскуляризация радужки или угла с закрытым УПК и повышенным внутриглазным давлением, проводят срочную ПРЛК с циклодеструкцией.
Если зрение сохранено, внутриглазное давление снижают с помощью местных гипотензивных средств, хирургического вмешательства или циклокоагуляции. Если после нагрузочной дозы зрение не улучшилось, то оставляют только лекарства для уменьшения болевого синдрома — стероиды и атропин.
Диспансерное наблюдение. При ишемической ОЦВС проводят мониторинг первые полгода ежемесячно, а затем в течение года раз в квартал. При необходимости его продолжают до трех лет. При неишемической ОЦВС пациентов, которым лечение не требуется, осматривают каждые три месяца в течение первого полугода. Наблюдение прекращают не раньше, чем через 18 месяцев. Если развиваются коллатерали диска, а МО спонтанно разрешается, пациента снимают с диспансерного наблюдения через шесть месяцев.
Если происходит неоваскуляризация радужной оболочки или угла с открытым УПК, назначают срочную анти-VEGF-терапию с ПРЛКС. Лазерную коагуляцию в таком случае проводят в тот же день перед анти-VEGF или в течение двух недель после. При сохранении неоваскуляризации такую схему лечения можно повторить. Если происходит неоваскуляризация радужки или угла с закрытым УПК и повышенным внутриглазным давлением, проводят срочную ПРЛК с циклодеструкцией.
Если зрение сохранено, внутриглазное давление снижают с помощью местных гипотензивных средств, хирургического вмешательства или циклокоагуляции. Если после нагрузочной дозы зрение не улучшилось, то оставляют только лекарства для уменьшения болевого синдрома — стероиды и атропин.
Диспансерное наблюдение. При ишемической ОЦВС проводят мониторинг первые полгода ежемесячно, а затем в течение года раз в квартал. При необходимости его продолжают до трех лет. При неишемической ОЦВС пациентов, которым лечение не требуется, осматривают каждые три месяца в течение первого полугода. Наблюдение прекращают не раньше, чем через 18 месяцев. Если развиваются коллатерали диска, а МО спонтанно разрешается, пациента снимают с диспансерного наблюдения через шесть месяцев.
Лечение ОВЦВС
Необходимо направить пациента в службы слабовидящих или в реабилитационные центры как можно раньше — не стоит ждать, пока зрение снизится до уровня инвалидизации
Пациентов с недавним легким нарушением зрения из-за МО наблюдают в течение первых трех месяцев. Терапию макулярного отека при ОВЦВС начинают с анти-VEGF терапии или интравитреальной инъекции дексаметазона. Лечение ранибизумабом и афлиберцептом начинают с одной инъекции в месяц до достижения максимальной остроты зрения или исчезновения признаков активности заболевания. После этого определяют интервалы наблюдения и лечения. Активность заболевания оценивают с помощью клинического обследования, функциональных тестов и методов визуализации.
Обычно лечение начинают с трех или более последовательных ежемесячных инъекций и продолжают по схеме PRN. При ухудшении визуальных или анатомических результатов интервал введения препаратов сокращают. При ОВЦВС без макулярного отека пациентов наблюдают с контролем ОКТ в зависимости от степени ишемии.
Лазерную коагуляцию сетчатки проводят при МО, который развился не менее трех месяцев назад, с остротой зрения ≤0,5, без значительного макулярного кровоизлияния с сохранной капиллярной перфузией по данным ФАГ. При неоваскуляризации диска или сетчатки проводят фокальную или секторальную коагуляцию в зоне капиллярной неперфузии. До начала лазерной терапии проводят ФАГ, чтобы определить степень ишемии и обнаружить негерметичные капилляры. Пациентам с ишемией в одном и более квадранте проводят осмотр раз в 3–4 месяца.
Обычно лечение начинают с трех или более последовательных ежемесячных инъекций и продолжают по схеме PRN. При ухудшении визуальных или анатомических результатов интервал введения препаратов сокращают. При ОВЦВС без макулярного отека пациентов наблюдают с контролем ОКТ в зависимости от степени ишемии.
Лазерную коагуляцию сетчатки проводят при МО, который развился не менее трех месяцев назад, с остротой зрения ≤0,5, без значительного макулярного кровоизлияния с сохранной капиллярной перфузией по данным ФАГ. При неоваскуляризации диска или сетчатки проводят фокальную или секторальную коагуляцию в зоне капиллярной неперфузии. До начала лазерной терапии проводят ФАГ, чтобы определить степень ишемии и обнаружить негерметичные капилляры. Пациентам с ишемией в одном и более квадранте проводят осмотр раз в 3–4 месяца.
Источник: журнал "Практикующий офтальмолог"